こんにちは!配食のふれ愛のコラム担当です!
栄養バランスのよい食事をとりたい方へ、お弁当の無料試食はこちらから!

年齢をかさねると、急な暑さや寒さをはじめ、思わぬことから急に食欲が落ち、食事がのどを通らなくなることがあります。
年齢をかさねると、急に食が細くなってしまうことがありますが、若い家族にとっては、急な変化はとても心配ですね。
今回の記事では、高齢者が急に食べられなくなったときの原因と対策方法について紹介していきたいと思います。
目次
高齢者が食べられなくなる原因
食べられない原因は、人によって様々です。
しかし急に食べられなくなるには、何らかの原因が潜んでいるものです。まずは考えられる原因を探ってみましょう。
老化による代謝の低下
年齢が上がることで、若いころよりも運動量が低下し、筋肉量が減ってしまいます。それに伴い、基礎代謝量も下がります。
そうなると、体が必要とするエネルギー量も減るため、食が細くなってしまいます。
体の不調
高齢者様の普段の状態をみていると、以下のようなことはありませんか?
・何となく熱っぽい
・暑い日でも汗が出ない
・日頃から水分の摂取量が少ない
熱っぽさを感じているにも関わらず、また、暑いのに汗が出ないなどという場合は、熱中症または脱水症状に陥っている可能性があります。
ほかの病気の可能性もありますので、先ずは医師の診断を仰ぎましょう。
病気がなく、室温や湿度のせいで熱っぽさを感じている場合はわきの下や鼠径部に冷やしたおしぼりをあて、体温を下げてあげると気分がよくなる場合があります。
また、高齢になるとのどの渇きを感じにくく、水分補給は周りの家族がしっかりと様子を見ておく必要があります。
飲み物を欲しがられない場合は、スープやみそ汁のほか、スイカや柑橘類などのように水分が多い果物をデザートに用意するなどすると、少しずつでも水分を取ることができます。
・元気がない
近しい家族や知人が入院するなどして急に会えなくなってしまった場合や、ペットとの別れなど、悲しいことがあった時も気持ちがふさぎ、食が細くなってたべられなくなることがあります。
また、認知症やうつ病など思わぬ病気が隠れている場合もありますので、いつもと違う、と感じるときには医師に相談することも大切です。
・運動量の減少に伴う筋肉量、基礎代謝量の減少
年齢をかさねると、外出が億劫になったり運動をする機会が減ったりして、サルコペニア(加齢による筋肉量の減少)を引き起こしやすくなります。
筋肉量の減少は基礎代謝が減るだけではありません。
丸まった背中に胃や腸、肺が押しつぶされるような形になり、内臓の働きが悪くなって消化不良を起こしたり、呼吸で取り込める酸素量が減ってしまったりと、良いことはありません。
また、筋肉は体内でエネルギーを代謝して体を動かしますね。
そのため、運動量が減少すると基礎代謝が落ち、食べたものの代謝が進みにくくなるため、食欲が落ちてしまいがちになります。
医師や運動療法士などの指導をうけ、体調に合わせた無理のないトレーニングやウォーキングを習慣にすることが大切です。
・便秘、または下痢をしている
高齢になり、下痢又は便秘を繰り返す場合は胃腸の動きそのものが鈍っている場合があります。
かぼちゃやじゃがいもといったホクホクとした野菜をベースに、水分をたっぷり取れるスープがおすすめです。
これらの野菜は胃腸に優しく、便のカサを増やして、腸の働きを促し、下痢、便秘の解消に役立ちます。
・口の中が苦い、味がしないと訴えることがある
口の中が苦い、味がしないと感じるのは、さまざまな病気の症状の一つである場合と、亜鉛不足で舌の上の、「味蕾」という味を感じる細胞の代謝が上手く行われず、味覚異常をおこしている場合があります。
味覚障害には、亜鉛を豊富に含む魚介類がおすすめです。
魚介類には、亜鉛のほか、疲労回復にも役立つタウリンや上質のたんぱく質が含まれているものが多いのが特徴です。
特に青魚にはDPA(ドコサヘキサエン酸)やEPA(エイコサペタンエン)といった不飽和脂肪酸が含まれています。
DPAやEPAは私たちの体内で作り出すことはできません。
これらの脂質を取ることで血液内の中性脂肪を減少させ、血液をサラサラにしたり、脳への血流を正常化させたりすることが知られています。
低カロリーなものが多く、持病からカロリー制限をしておられる方にも取りやすい食品群ですね。
・口が酸っぱいと訴える場合
・虫歯・義歯があっていない場合
また、口の中に酸味を感じる場合は、逆流性食道炎などで胃液が上がってきている場合があります。
口の中の不快感だけでなく、胃酸で食道が荒れたり、歯が溶かされ、虫歯になったりしやすくなります。
食事をするとき、虫歯などで傷みや歯の欠けがあると、じっくりと咀嚼することが難しく、また、義歯があっていない場合にも噛むことが難しいですね。
あまり噛まずに飲み込んでいると、胃腸にも負担がかかってしまいます。
歯茎の型を取って作る義歯であっても、加齢により歯茎が痩せてしまうなどして合わなくなっていることも考えられます。
数か月に一度は歯科医のチェックを受けましょう。
・嚥下に不安がある
先ほどもご紹介したように、年齢をかさねるとどうしても筋肉が落ちていきます。
これは咀嚼だけでなく、嚥下にかかわる筋肉についても同様です。噛むことが難しくなると、飲み込みにくい固いものは拒否したり、逆に塊のまま飲み込もうとしたりすることになりますね。
無理に飲み込んでしまうと、消化するために胃や腸に負担がかかって胃痛を起こし、さらに食べられなくなることもあります。
また、飲み込む時にのどに詰まらせる危険があるほか、誤って気管の方へ入り、むせてしまうこともあります。
若い世代でも一度は経験したことがあると思いますが、むせると咳が出たり呼吸が苦しくなったりして、とてもつらいですね。
咳が出るとき、意外にも強い筋肉の働きがあり、筋肉が落ちた高齢者にとっては、私たちの想像以上に苦しいこととなります。
ひどくなると、誤嚥性肺炎を引き起こすことがあります。
このような不調がみられると、どうしても食事がのどを通らなくなりますね。
また、思わぬ病気が隠れている場合もありますので、ちょっと食欲が落ちているのかな?と気になる場合は、速やかに医師の診断を仰いでくださいね。
高齢者における食事の重要性
私たちが生きていくうえで、栄養を取ることはとても大切なことです。私たちはその栄養を、「食事をする」ことで取っています。
食事の役割を知ろう

規則正しく時間を決めて食事をすることで、1日のリズムが整います。朝食をとることで、体が目覚めて気持ちよく活動することもできるでしょう。
共に食事をすることで、家族やパートナーとの会話も弾み、生活の中に潤いを与えてくれる瞬間でもあります。
食べる量は環境で変わる
お正月やお盆に親族が集まったとき、友達や同僚との楽しい外食。普段は食が細いという方も、ついつい食べすぎてしまった、ということはありませんか?
人は、食事をする環境によって食べる量が変わります。明るい部屋で楽しい雰囲気なら、誰でもしっかりと食事をすることができるでしょう。
反対に薄暗い部屋で、誰とも話をしないような雰囲気なら、ササッと食べて終わりという味気ないものになってしまうことが想像できます。
高齢の方の場合、一人暮らしであったり、家族と一緒にいても話が聞こえにくかったりするため、一人で食事をしているのと変わらないということもあります。
また、最近では家族それぞれの生活時間が違っているため、家族がそろって食事をすることが難しいご家庭もあることでしょう。
高齢者の「食べられなくなった」を防ぐために、時にはテーブルを窓辺に動かす、いつもとは違う部屋で家族そろって食べる、また、花を一輪飾ってみる、など、少し環境を変える工夫も、効果的ですよ。
低栄養と3つの症状
高齢者には「粗食」が一番という話を聞かれたことはありませんか?
確かに高齢になると、何らかの疾患を持っている方も増えてくるので、食べ過ぎは良くありません。
しかし、もともと基礎代謝が落ち、食が細くなりやすい高齢者にとって、このような考えだけにとらわれると必要な栄養が不足してしまうことがあります。
サルコペニア
サルコペニアとは、低栄養によって進行する骨格筋量の低下です。
骨格筋量の低下によって、歩くことがつらくなったり、握力が低下したりする人もいます。
歩く速度も遅くなるため、出掛けることが億劫になるのも理解できます。
また、状況によっては転倒を起こす危険性もあります。
フレイル
フレイルティとは「転倒や疾患によって障害を抱える一歩手前」の段階と言われています。
この時点で正しく支援することで、症状や病状の進行を遅らせることができるポイントであり、改善できる可能性を持っている状態だと言えます。
特に運動や日常生活の指導に影響する、食事による栄養補給は、フレイルによる病気やケガのリスクを少なくすることができます。
体の機能は年齢と共に誰もが低下していくものです。しかし低栄養に気をつけておくことで、低下の流れを長くゆるやかなものに変えることもできるでしょう。
ロコモティブ
ロコモティブとは、骨格だけではなく関節なども含めて運動機能が低下し、外出などが行いづらくなる状態です。
普段の運動や栄養補給に注意することで、筋力や関節なども動きやすく丈夫な状態を維持することができますので、ロコモティブ症候群の予防につながります。
低栄養をふせぐために
では、低栄養に陥らないためにはどのようなことに気を配ればよいのでしょうか?
高齢者がひとり暮らしをしている場合、本人も家族も自立できていると考えます。
買い物にも一人で行けますので「自立」していることは間違いではありません。しかし、いくら自立していると言っても高齢であるため、
・買い物へ出掛けるのが面倒
・お米や牛乳など重いものを持てない
・調理が面倒
・食が細く、おかずを作っても食べることができない
等といった理由から、気がつくと手軽に食べられる菓子やパン、麺類を食べることが増えているかもしれません。
このような食事を続けていると、たんぱく質やミネラル、ビタミンが不足し、低栄養になる可能性が高くなります。
食が細く、一度に食べられる量が減っている高齢者にとって、バランスよく栄養をとるのは難しいことです。
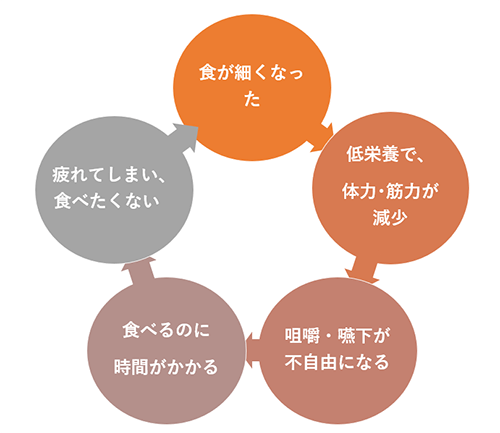
年齢をかさねると、上のような負のスパイラルに陥る危険が高くなります。
元気に暮らすための食のポイント
健康で長生きするためには、無理な粗食ではなく必要な栄養を摂取することが大切です。ここでは、元気に暮らすための食のポイントをお伝えします。
気をつけたい基本的なこと
少し前までは、健康で長生きの秘訣は「糖尿病」「脳梗塞」などの病気を防ぐこと。
仮になったとしても「合併症」を防ぐことがポイントと言われていました。
そのため、野菜中心の粗食が良いと思われていました。しかし、内臓や筋肉、血液などのもとになるたんぱく質も大切です。
特に高齢者は、筋力を維持することができないとサルコペニアの進行が始まる可能性もあります。
そこで次からお話する「たんぱく質」「水分」が重要になってきます。
たんぱく質も取ろう
筋力の低下を予防するには、たんぱく質が必要です。
そこで一般的な日本人には、下の表に載っている量のたんぱく質が1日に必要だと言われています。
出典:厚生労働省「日本人の食事摂取基準(2020年度版)」策定検討会報告書
ただし、一日の運動量の違いや病気の治療など、個々の事情はさまざまです。
上の数字はおおよその基準値として利用し、実際に取っておくべき数値は、主治医の指示を仰ぐようにしましょう。
水分補給も大切です
健康を維持するためには、適度な水分補給も必要です。
成人の場合、私たちの体内に含まれる水分量は約60~65%、高齢者は50~55%が水分だと言われています。
腎臓病などを患っておられる方の場合は、主治医と相談された制限内で摂取する水分量を管理する必要がありますが、健康な方の場合は、水分を適量補給することが大切です。
冒頭でもご紹介したとおり、高齢になると、食が細くなるだけではなく、喉の渇きにも気づきにくくなります。
暑い夏だけでなく、思わぬタイミングで脱水症状に陥ることもあります。
できれば一緒にティータイムを取るなどして水分摂取量も見守ってくださいね。
高齢者の食欲不振のまとめ
高齢者が急に食べられなくなると低栄養に陥ってしまい、健康な状態を維持しにくくなります。
大切なのは、食が細いながらも、栄養価の高い食事を無理なく取ることなのです。
ご家庭で栄養素や塩分などを計算し食事を作られるのが一番ですが、1日3食、毎日となると大変ですね。
そんなときには、高齢者様にも食べやすい切り方や味つけで作られ、栄養バランスが整った宅配弁当を利用するという方法があります。
私ども「配食のふれ愛」では、こだわりを持って選んだ食材で作る、おいしくて栄養バランスが整ったお弁当をご用意しています。今なら無料試食キャンペーン中ですので、この機会にぜひお試しくださいね。
 まごころ弁当
まごころ弁当  配食のふれ愛
配食のふれ愛  宅食ライフ
宅食ライフ  すくすく弁当
すくすく弁当  まごころケア食
まごころケア食  ライフミール
ライフミール  わけありなおかず屋さん
わけありなおかず屋さん  運営会社
運営会社  こだわりシェフ
こだわりシェフ おてがるシェフ
おてがるシェフ ラクゴハン
ラクゴハン ラクミール
ラクミール まごころ食材
まごころ食材 楽らく弁当
楽らく弁当
 配食のふれ愛とは
配食のふれ愛とは 店舗検索
店舗検索 注文方法
注文方法 コラム
コラム お問い合わせ
お問い合わせ